Od teorii do praktyki – program lekowy
„Leczenie neowaskularnej (wysiękowej) postaci zwyrodnienia plamki związanego z wiekiem (AMD)”
Zmiana zasad finansowania leczenia wysiękowej postaci zwyrodnienia plamki związanego z wiekiem, to znaczy zaniechanie finansowania w ramach jednorodnych grup pacjentów i wprowadzenie programu lekowego dedykowanego tym chorym jest niewątpliwie innowacją w okulistyce. Pierwsze miesiące działania programu stanowiły duże wyzwanie dla świadczeniodawców ze względu na ścisłe zasady leczenia. W pracy przedstawiono najważniejsze, uaktualnione wytyczne kwalifikacji, leczenia i monitorowania pacjentów.
Narodowy Fundusz Zdrowia (NFZ) w połowie 2008 roku zmienił zasady finansowania świadczeń zdrowotnych. Wprowadzono wtedy rozliczanie płatności ze świadczeniodawcami w oparciu o jednorodne grupy pacjentów (JGP) – odpowiednie grupy pacjentów (rozpoznanie zgodnie z Międzynarodową Statystyczną Klasyfikacją Chorób i Problemów Zdrowotnych (Rewizja dziesiąta) – ICD-10) zostały powiązane z procedurami terapeutycznymi (zabiegi zgodne z Międzynarodową Klasyfikacją Procedur Medycznych – ICD-9).
Konieczność dostosowania się do zmian demograficznych, rozwój nowych, kosztownych technologii medycznych, niesystematyczność leczenia drogimi procedurami w ramach JGP, długie listy pacjentów oczekujących na leczenie oraz konieczność rejestrowania skuteczności leczenia w skali kraju, spowodowały, że NFZ od połowy 2012 roku rozpoczął wyodrębnianie niektórych ściśle zdefiniowanych grup chorych i zmienił sposób ich finansowania. W tych przypadkach odbywa się ono w ramach świadczenia zwanego programem lekowym (PL). Jest to świadczenie gwarantowane, w którym leczenie odbywa się z zastosowaniem innowacyjnych, kosztownych substancji czynnych, które nie są finansowane w ramach innych świadczeń gwarantowanych, w tym JGP. Do 1 maja 2016 roku rozpoczęto realizację 61 programów lekowych, w tym 21 onkologicznych.
Pierwszy program lekowy w okulistyce
„Leczenie neowaskularnej (wysiękowej) postaci zwyrodnienia plamki związanego z wiekiem (AMD)” to pierwszy program lekowy w okulistyce. Jest on dedykowany konkretnej grupie pacjentów z aktywną wysiękową postacią zwyrodnienia plamki związanego z wiekiem, którzy mogą być leczeni iniekcjami doszklistkowymi leków antyangiogennych – afliberceptem (Eylea®) lub ranibizumabem (Lucentis®). Podstawą prawną funkcjonowania PL jest obwieszczenie Ministra Zdrowia z dnia 1 maja 2015 roku, a opis programu znajduje się w załączniku B.70 do tego obwieszczenia (uaktualniona wersja z 1 maja 2016 roku). Załącznik składa się z trzech kolumn. Pierwsza z nich dotyczy świadczeniobiorców; określono w niej grupę chorych, którzy mogą zostać zakwalifikowani do PL, ze szczególnym uwzględnieniem kryteriów włączenia i wyłączenia z leczenia. Zawarte są tam również definicje świadczeniodawcy oraz zespołu koordynacyjnego, który opiniuje zgłaszane wnioski. W drugiej kolumnie w dokładny sposób określono dawkowanie każdego z leków, które mogą być stosowane w PL, kryteria wstrzymania leczenia oraz zasady zamiany leku. Trzecia kolumna dotyczy sposobu monitorowania – terminów kontroli i wykazu obowiązkowych oraz opcjonalnych badań diagnostycznych.
Kwalifikacja pacjentów do PL
Zgodnie z obowiązującą od 1 maja 2016 roku uaktualnioną wersją załącznika do PL kwalifikują się pacjenci z aktywną postacią wysiękowego AMD o powierzchni nie przekraczającej 12 tarcz nerwu wzrokowego, którzy spełniają wszystkie bez wyjątku kryteria włączenia. Schorzenie musi być udokumentowane w optycznej koherentnej tomografii (OCT) oraz w angiografii fluoresceinowej (AF) lub angio-OCT. Jeśli istnieją przeciwwskazania do wykonania AF, a lekarz zgłaszający pacjenta nie ma możliwości wykonania angio-OCT, to można odstąpić od tych badań pod warunkiem jednoznacznego wyniku OCT. Pacjenci leczeni w PL muszą też spełniać pozostałe kryteria: wiek powyżej 45. roku życia, ostrość wzroku w zakresie 0,8 do 0,1 (na tablicy Snellena lub ekwiwalent na tablicy ETDRS), brak dominującego wylewu krwi lub zaniku geograficznego. Pacjenci podpisują świadomą zgodę na udział w leczeniu. Powinni być też poinformowani o konieczności przestrzegania harmonogramu wizyt kontrolnych i podawania leków.
Leczenie jest gwarantowane zapisami PL, a jego czas zależy od decyzji lekarza prowadzącego opartej na ocenie aktywności choroby oraz braku kryteriów wstrzymania bądź wyłączenia z leczenia. Leczenie może być stosowane zarówno u pacjentów dotychczas nie leczonych, jak i stanowić kontynuację leczenia rozpoczętego w ramach grupy JGP, w procedurze B02 (lub komercyjnie) pod warunkiem spełniania w momencie rozpoczęcia leczenia kryteriów zgodnych z kryteriami kwalifikacji do PL oraz stwierdzenia skuteczności tego leczenia.
Do momentu zakwalifikowania pacjenta do PL badania diagnostyczne wykonywane i rozliczane są przez świadczeniodawcę zgodnie z procedurami JGP. Finansowanie leczenia wysiękowego AMD u pacjentów już zakwalifikowanych do PL dzieli się na trzy składowe. Ośrodki otrzymują za każdego pacjenta roczny ryczałt diagnostyczny w wysokości 39,36 punktu, który może być płatny z góry w jednej racie lub rozliczany cząstkowo, maksymalnie w 12 ratach. Drugą składową stanowi kwota płatna za każdą iniekcję doszklistkową, która zależna jest od wyboru trybu leczenia i wynosi 2 punkty dla procedury ambulatoryjnej, a 9 punktów dla hospitalizacji w trybie jednodniowym. Ostatnia składowa to kwota za substancję czynną, płatna zgodnie z fakturą. Wszystkie składowe płatności za PL są przekazywane świadczeniodawcom przez NFZ, z tym, że substancje czynne są finansowane przez Ministra Zdrowia za pośrednictwem NFZ.
Leki w programie lekowym
Lekarz prowadzący ma możliwość wyboru jednego z dwóch leków zarejestrowanych do stosowania w PL, przy czym schemat podawania musi być zgodny z opisem programu lekowego.
W przypadku wybrania afliberceptu, w pierwszym roku leczenia pacjent jest leczony w schemacie proaktywnym. Oznacza to, że otrzymuje on 3 comiesięczne (28, ewentualnie + 7 dni) iniekcje doszklistkowe leku (po 2 mg), a następnie iniekcje co 2 miesiące. Reaktywny schemat leczenia ranibizumabem zakłada comiesięczne (28, ewentualnie + 7 dni) dawki leku (po 0,5 mg) do momentu uzyskania maksymalnej poprawy widzenia lub braku aktywności choroby, a następne dawki podawane są w schemacie PRN (pro re nata). Leczenie w drugim i kolejnych latach jest jednakowe dla obu leków i oparte na schemacie PRN. Natomiast schemat podawania leków pacjentom, którzy kontynuują leczenie rozpoczęte wcześniej powinien być dostosowany do etapu leczenia, na jakim znajduje się pacjent.
W razie braku efektu stosowania jednego leku, możliwa jest zamiana na drugi, ale lekarz prowadzący ma obowiązek wystąpienia o zgodę do Zespołu Koordynacyjnego, załączając opis dotychczasowego leczenia i propozycję schematu podawania drugiego leku. W przypadku obu leków, niezależnie od etapu leczenia, nie powinny być one podawane, gdy wystąpią działania niepożądane lub pojawią się kryteria wstrzymania bądź wykluczenia.
Kryteria wyłączenia
Pacjenci, u których doszło do znacznego pogorszenia stanu klinicznego pomimo leczenia, powinni mieć wstrzymane leczenie w PL. Podstawowe kryterium to pogorszenie widzenia do wartości 0,05, bądź o co najmniej 6 linii na tablicy Snellena (30 liter na tablicy ETDRS) w stosunku do poprzedniego badania. W tych przypadkach pacjenci powinni zostać zbadani ponownie po 30 i 60 dniach i w razie utrzymywania się tego stanu, należy wyłączyć ich z PL. Pozostałe kryteria wstrzymania leczenia to: niepodlegający normalizacji wzrost ciśnienia śródgałkowego do co najmniej 30 mm Hg, przedarcie siatkówki, wylew podsiatkówkowy zajmujący co najmniej 50% zmiany i obejmujący centrum dołka, planowana operacja wewnątrzgałkowa, brak aktywności choroby (dotyczy afliberceptu od II roku leczenia, a ranibizumabu od I roku leczenia).
Załącznik B.70 określa też dokładnie kryteria wyłączenia z PL. Obok wspomnianego wyżej utrzymującego się przez ponad 2 miesiące znacznego spadku ostrości wzroku, obejmują one: nadwrażliwość na substancję czynną lub pomocniczą, czynne zakażenie oka lub jego okolic, czynne, ciężkie zapalenie wnętrza gałki ocznej, okres ciąży i karmienia piersią, wystąpienie działań niepożądanych uniemożliwiających dalsze leczenie, przedarciowe odwarstwienie siatkówki lub otwór plamki (3. lub 4. stadium wg Gassa) oraz wycofanie przez pacjenta zgody na dalsze leczenie. Należy podkreślić, że PL to świadczenie gwarantowane i pacjent może być z niego wyłączony tylko w przypadku wystąpienia jednej z powyższych sytuacji.
Zgłoszenia do programu lekowego
PL realizowany jest we wszystkich województwach. Prawo do leczenia pacjentów z wysiękowym AMD w PL otrzymały te ośrodki, które miały wcześniej doświadczenie z leczeniem tego schorzenia w ramach grupy JGP (B02). Wysokość kontraktów zawartych przez NFZ zależy od liczby pacjentów z AMD leczonych w poprzednich latach.
W okresie pierwszych 6 miesięcy działania PL, zgłoszono do niego ponad 10 tysięcy pacjentów, a właściwie oczu, bo każde zgłoszenie do PL dotyczy jednego oka, więc pacjenci z wysiękowym AMD obu oczu mogą być zgłaszani do PL „podwójnie” (dla każdego oka osobno). Rycina 1 przedstawia mapę administracyjną Polski, na którą naniesiono stan zgłoszeń do PL w dniu 15 maja 2016 roku.

Rycina 1. Liczba zgłoszeń do PL w I półroczu działania – na poszczególne województwa naniesiono liczbę zgłoszonych oczu, a w nawiasie podano liczbę ośrodków w poszczególnych województwach.
Oczywiście liczba zgłoszeń nie jest jednoznaczna z liczbą leczonych pacjentów, choćby dlatego, że część wniosków jest opiniowana negatywnie. Odsetek odrzuconych wniosków waha się w poszczególnych województwach od 4,6% do 21,5%, chociaż w zdecydowanej większości nie przekracza 10%. Rycina 2 przedstawia wydruk z elektronicznego systemu monitorowania programów terapeutycznych (SMPT), na którym widoczny jest stan realizacji PL.
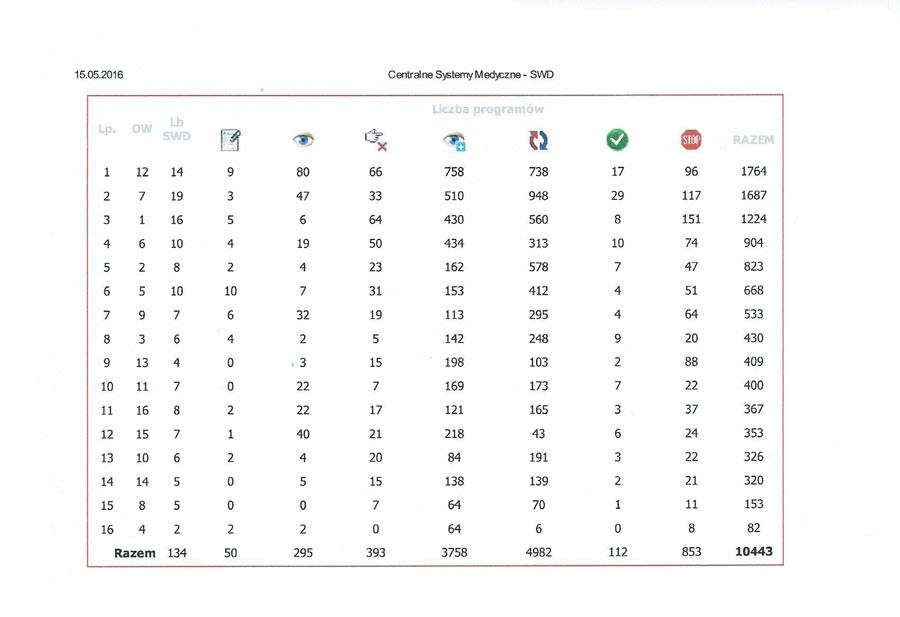
Rycina 2. Wydruk z elektronicznego systemu monitorowania programów terapeutycznych (SMPT). Stan realizacji PL w dniu 15 maja 2016 roku.
Zasadność leczenia
Kilkuosobowy Zespół Koordynacyjny do Spraw Leczenia Neowaskularnej (Wysiękowej) Postaci Zwyrodnienia Plamki Związanego z Wiekiem (Zespół) ma za zadanie między innymi nadzorować zasadność leczenia w ramach PL. Każdy z członków Zespołu systematycznie opiniuje zgłaszane wnioski. Najczęstsze przyczyny odsyłania wniosków do uzupełnienia to nieczytelne wyniki badań lub niezgodność załączonych skanów ze zgłoszeniem. Przyczynami odrzucenia wniosków są najczęściej brak aktywności w badaniach dodatkowych, związany z rozwiniętą blizną tarczowatą oraz obecność wylewu krwi lub zaniku geograficznego, które przekraczają połowę całej zmiany. Ryciny 3-5 przedstawiają przykładowe skany badań dodatkowych z wniosków, które zostały odrzucone w procesie kwalifikacji.
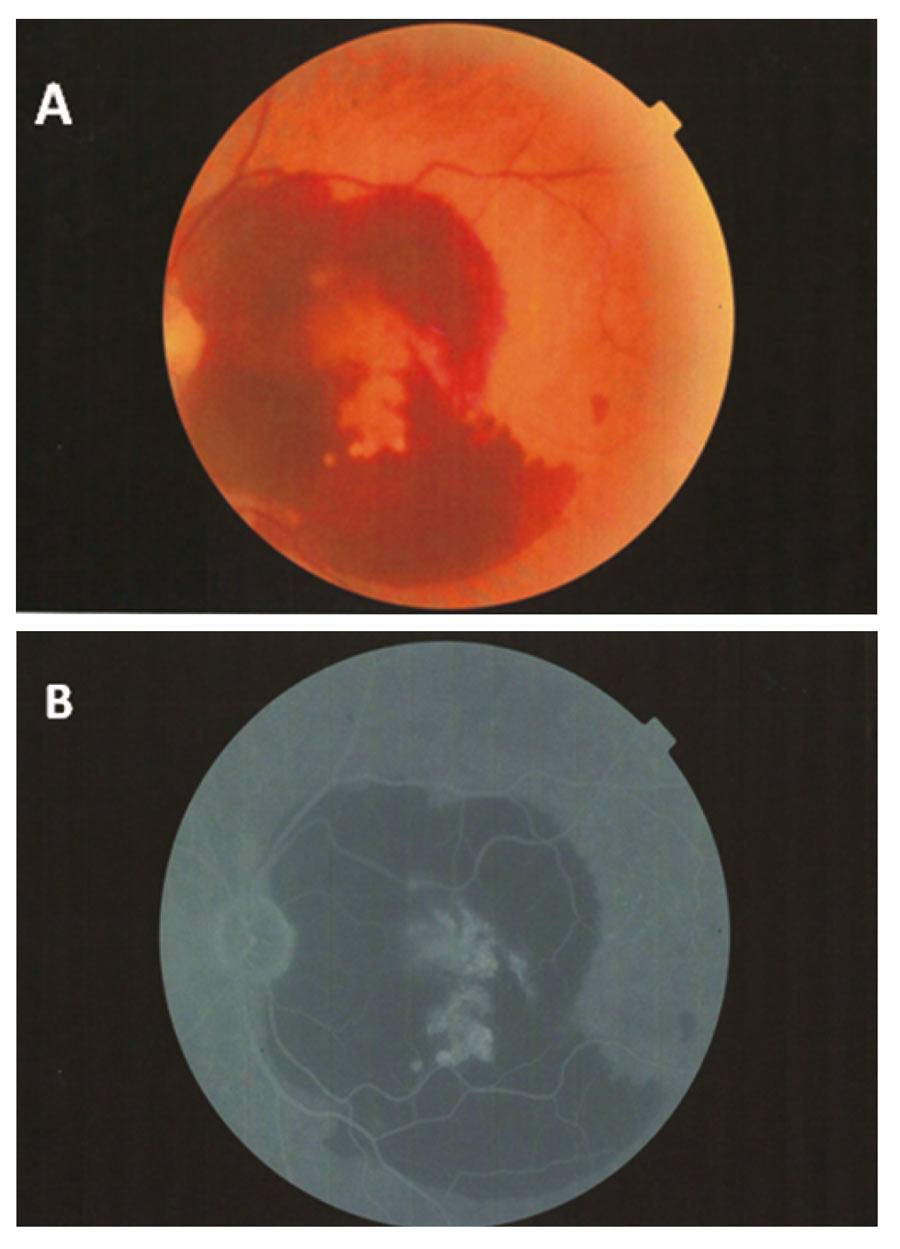
Rycina 3. Dominujący wylew krwi – kolorowe zdjęcie (A), angiografia fluoresceinowa (B).
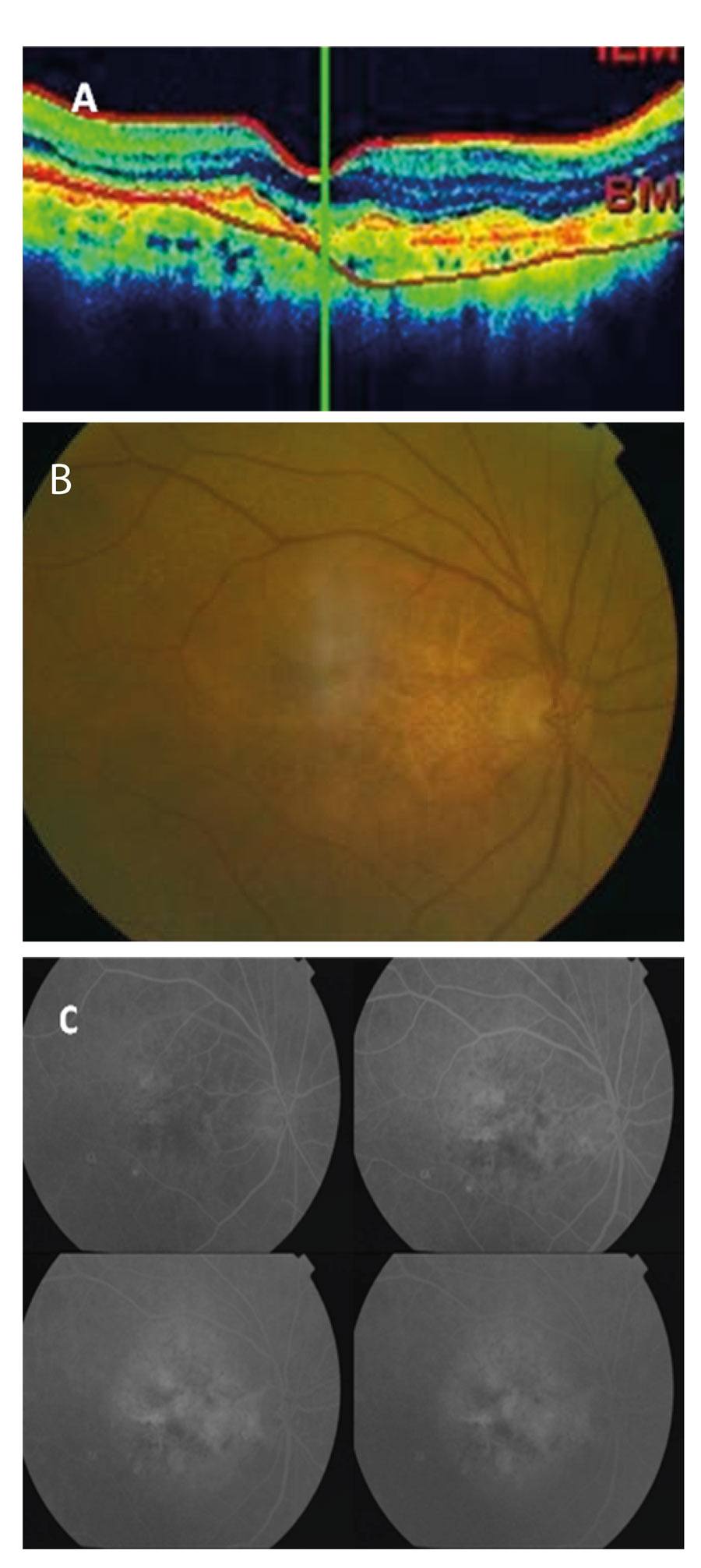
Rycina 4. Blizna tarczowata – OCT (A), kolorowe zdjęcie (B), angiografia fluoresceinowa (C).
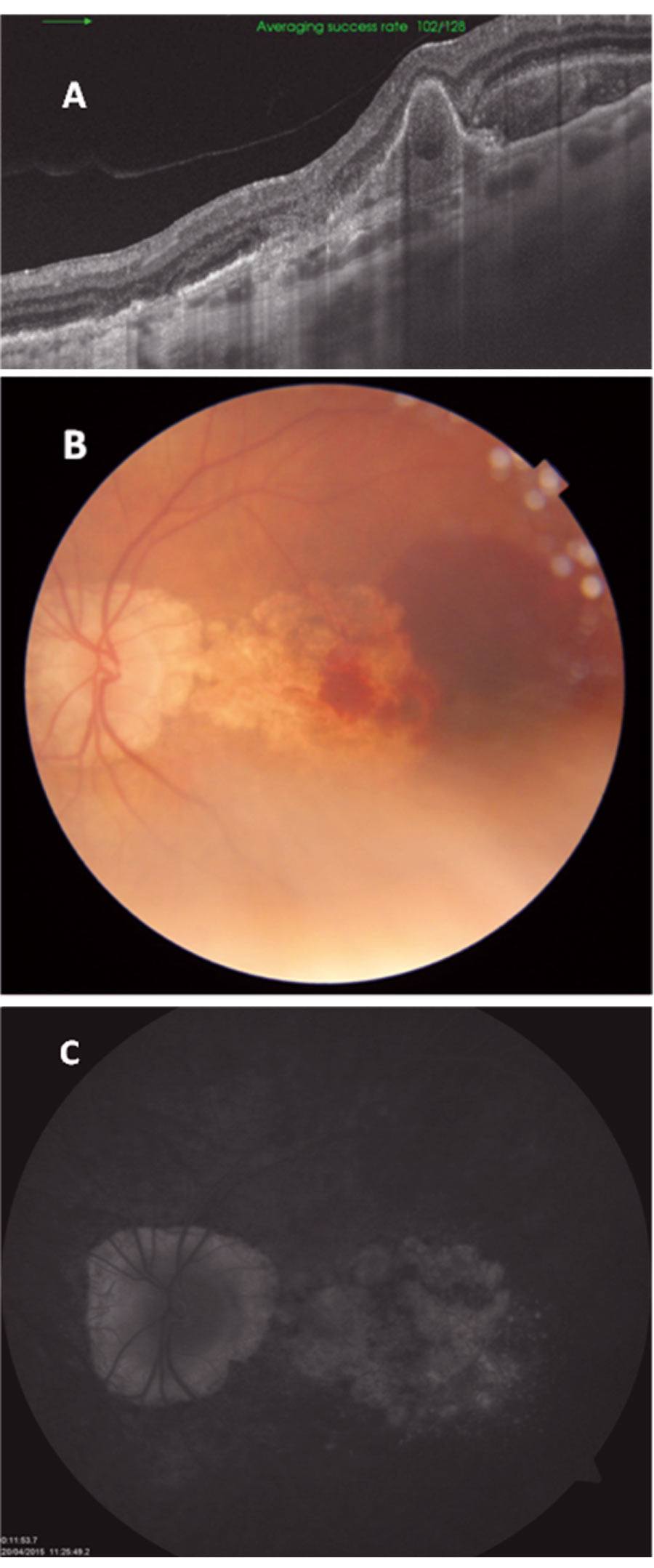
Rycina 5. Dominujący wylew krwi oraz zanik geograficzny – OCT (A), kolorowe zdjęcie (B), angiografia fluoresceinowa (C).
Monitorowanie pacjentów leczonych w PL opiera się na wizytach kontrolnych, które odbywają się w miesięcznych lub dwumiesięcznych odstępach w zależności od etapu leczenia. Każda wizyta monitorująca powinna zostać wpisana do systemu SMPT. Analiza całego wprowadzonego do systemu materiału pozwoli w przyszłości potwierdzić skuteczność obecnego lub zmodyfikować schemat leczenia.
Podsumowanie
Reasumując, wprowadzenie PL dedykowanego pacjentom z wysiękowym AMD niewątpliwie poprawiło dostępność do skutecznej terapii dużej grupie pacjentów. Pozwoli to uniknąć nagminnej w poprzednich latach sytuacji, gdy iniekcje podawane były w zbyt dużych odstępach czasowych ze względu na ogromną liczbę leczonych. Obecnie zakwalifikowanie do PL narzuca pacjentowi rygor zgłaszania się na systematyczne kontrole i zabiegi, a lekarzowi prowadzącemu analogicznie – rygor badania i podawania leku zgodnie z harmonogramem. Z drugiej strony, konieczność monitorowania dużej grupy pacjentów w odstępach jedno- lub dwumiesięcznych oraz podawania iniekcji ściśle według schematu powoduje, że liczba leczonych musi być ograniczona możliwościami lokalowymi, sprzętowymi i kadrowymi ośrodka, a także limitem środków przyznanych na PL dla konkretnego świadczeniodawcy.
tekst:
Magdalena Ulińska
doktor nauk medycznych Katedra i klinika okulistyki II wydziału lekarskiego Warszawskiego uniwersytetu medycznego | centrum okulistyczne laser w warszawie


 Instytut Nagrody Zaufania Złoty OTIS
Instytut Nagrody Zaufania Złoty OTIS